Stem cells
and cord blood
Stem cells are primitive, non-specialized cells characterized by their limitless potential to proliferate and their unique ability to differentiate into specialized cells, leading to the formation of tissues. Their properties have been used to renew or replace damaged cells. Stem cells can be harvested, among others, from umbilical cord blood.
Bone marrow was the primary source of stem cells (bone marrow transplantation involves transplanting stem cells derived from the bone marrow), whereas nowadays umbilical cord blood stem cells are more frequently used for therapeutic purposes. Other sources include peripheral blood drawn from donors who underwent pharmacological mobilization.
Each living organism, through the course of its life, systematically produces new cells that subsequently mature and differentiate into more specialized cells. Eventually, these cells perish after a specific period of time, as inscribed in their genetic code. Specific stem cells are cells which directly replace the dead ones. All stem cells, even if their presence in the body is only transient, may be subdivided into four categories: totipotent, pluripotent, multipotent and unipotent. Multipotent cells include hematopoietic stem cells and the human umbilical cord blood is a good source of such cells.
Umbilical cord blood - collection and storage
Cord blood is the blood that remains in the umbilical cord and placenta after birth and cord clamping. It is a valuable source of stem cells. Until recently it was treated as "waste" and recycled together with the placenta and umbilical cord. Currently, it is collected to isolate stem cells for storage and subsequent use in therapy.
Stem cells from umbilical cord blood, like those from the bone marrow, may be transplanted to rebuild the hematopoietic and immune systems. These cells are characterized by greater efficacy than stem cells obtained from adult donors. They can be used both for autologous transplants (where the donor is the recipient of the collected cells) and allogeneic transplants (where the recipient receives cells from another person, e.g. family transplants).
Collecting umbilical cord blood is a simple and non-invasive procedure.
Umbilical cord blood collection is a simple activity. It is performed once the umbilical cord is cut and the blood is taken from the part of the umbilical cord that is connected to the placenta, so the process is entirely independent of the child.
Usually a trained midwife will collect the sample using a collection kit that was delivered to the hospital by the parents immediately before delivery. Following collection, it is picked up from the hospital and transported to the laboratory by a person authorized by the bank.
Banking umbilical cord blood
Umbilical cord blood may be stored virtually indefinitely, without fear of losing its valuable properties. At the PBKM laboratory, stem cells from umbilical cord blood are stored until needed.
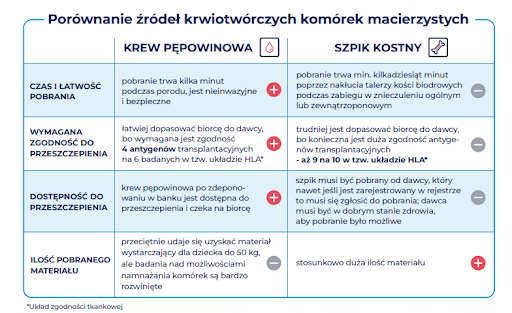
Due to the advantages that umbilical cord blood cells offer over bone marrow cells, they are increasingly used in saving lives. Although stem cells from the bone marrow may be harvested throughout the whole life, cells collected from umbilical cord blood are much more valuable, as illustrated in the table:
|
Umbilical Cord Blood |
Bone Marrow |
|
|
Duration and ease of blood collection |
blood harvesting takes several minutes at childbirth, it is non-invasive and safe |
collection can take a minimum of 25-30 minutes to be performed, the collection procedure involves a puncture of the wings of the ilium under general anaesthesia |
|
Cross contamination risk |
cord blood is retrieved from placenta and umbilical vessels – which minimises the risk of contamination |
the donor is usually an adult who could be a symptomless carrier of viruses which could become active after the transplantation, risk of contamination exists |
|
Availability for transplantation |
cord blood is available after deposition in a transplant bank and awaits the recipient |
the marrow has to be harvested from a donor who, even if registered, is required to be present in order to confirm compatibility and collect the marrow, the donor must be in excellent health to allow the bone marrow harvest |
|
Growth potential |
greater proliferation capacity (cell multiplication, cellular rebirth) as opposed to bone marrow |
cells reduced capacity to proliferate in comparison to cord blood cells |
|
Compatibility between the donor and the recipient |
EASY – 6 Human Transplantation Antigens (HLA) are tested out of which only 4 are required to be compatible between the blood and its recipient |
EXTREMELY DIFFICULT – 10 Human Transplantation Antigens (HLA) undergo testing out of which 8 must be compatible between the bone marrow donor and the recipient |
|
Prospective donors |
cord blood can be retrieved only once throughout life – at birth |
theoretically any adult meets the criteria for becoming a bone marrow donor, registration is simple and inexpensive, however finding a matched donor available on specific dates may prove complicated |
|
Prospective recipients |
the average cord blood unit is suitable for recipient weighing approximately 40 kg, blood units can be combined, with bone marrow or peripheral blood |
bone marrow harvested from an adult will in general provide a sufficient supply of stem cells for a donor with 70-80 kg body weight |
|
Regeneration of the cardiovascular system |
cardiovascular system regeneration process following transplantation takes up to a month |
cardiovascular system regeneration process following transplantation takes up 2 weeks |
Umbilical cord tissue
Umbilical cord contains special stem cells called mesenchymal cells. They have slightly different properties than umbilical cord blood cells - they differentiate into other types of cells much more easily, e.g. into nervous cells, bone, cartilage.
Umbilical cord cells are called Wharton jelly cells. It is a specific tissue that surrounds umbilical vessels. The umbilical cord may be easily harvested following delivery. The procedure is non-invasive and painless for both the mother and the baby. A fragment (10-15 cm long) of the umbilical cord is cut and put into a special container by a doctor or midwife. At the laboratory, the umbilical tissue is examined, prepared and then frozen. Stem cells may also be isolated before freezing.
Komórki macierzyste – co to jest?
Komórki macierzyste to pierwotne, niewyspecjalizowane komórki, które mają olbrzymi potencjał do namnażania oraz zdolność do przekształcania się w wyspecjalizowane komórki. Dzięki tym właściwościom mogą być stosowane w medycynie przy odbudowie uszkodzonych tkanek i komórek. Znajdują się one m.in. w krwi pępowinowej, szpiku kostnym, krwi obwodowej po farmakologicznej mobilizacji czy też sznurze pępowinowym.
Jednak pierwszym znanym źródłem komórek macierzystych był szpik (na pewno słyszałaś kiedyś o przeszczepieniu szpiku kostnego – chodzi właśnie o przeszczepienie komórek ze szpiku). Możliwe jest również pobieranie komórek macierzystych z krwi obwodowej. Natomiast obecnie coraz częściej wykorzystuje się do terapii komórki macierzyste pozyskane z krwi pępowinowej.
Komórki macierzyste wykorzystywane są do leczenia ponad 80 ciężkich chorób. Nieustannie prowadzone są badania nad wykorzystaniem komórek w nowych jednostkach chorobowych. Obecnie używane są do leczenia głównie w hematologii, onkologii oraz neurologii. Choroby, które można leczyć za pomocą komórek macierzystych to m.in.: białaczka, wybrane nowotwory, choroby układu krwiotwórczego i odpornościowego, choroby metaboliczne i wiele innych. W ostatnich latach komórki macierzyste są z powodzeniem wykorzystywane również w terapii spektrum autyzmu czy mózgowego porażenia dziecięcego.
Komórki macierzyste – skąd się pobiera?
Przez wiele lat podstawowym źródłem komórek macierzystych był szpik kostny, gdyż jest to źródło powszechnie dostępne – komórki ze szpiku można pobrać w niemal każdym momencie życia człowieka. Niestety to źródło wiąże się z jednym podstawowym problemem – bardzo trudno jest znaleźć odpowiedniego dawcę komórek. Aby można było je wykorzystać, konieczne jest uzyskanie odpowiedniej zgodności tkankowej między dawcą, a biorcą. Inaczej mówiąc musimy znaleźć swojego bliźniaka genetycznego. Żeby to sprawdzić musimy mieć zgodne co najmniej 9 na 10 antygenów transplantacyjnych w układzie HLA między dawcą i biorcą komórek macierzystych. Niestety sprawia to, że znalezienie zgodnego dawcy jest bardzo trudne, zabiera mnóstwo czasu, a czasem wręcz niemożliwe.
Jednak okazuje się, że szpik kostny nie jest jedynym źródłem komórek macierzystych. Znajdują się one także w krwi pępowinowej pozostającej w naczyniach sznura pępowinowego po narodzinach dziecka. Dlatego są to najbardziej pierwotne i niewyspecjalizowane komórki macierzyste, dzięki czemu w sytuacji, poszukiwań zgodnego dawcy , dużo łatwiej jest dopasować dawcę i biorcę ponieważ w przypadku komórek macierzystych z krwi pępowinowej wystarczy zgodność 4 na 6 antygenów transplantacyjnych. Niestety krew pępowinową można pobrać tylko raz w życiu, dlatego decydując się na dziecko, warto pomyśleć o możliwości bankowania krwi pępowinowej.
Czym jest krew pępowinowa?
Krew pępowinowa to krew, która zostaje w pępowinie i łożysku po narodzinach i po odpępnieniu dziecka. Jest ona cennym źródłem komórek macierzystych. Do niedawna była traktowana jako „odpad” medyczny i utylizowana razem z łożyskiem i pępowiną. Obecnie pobiera się ją w celu wyizolowania komórek macierzystych do przechowywania i późniejszego wykorzystania w leczeniu.
Komórki macierzyste z pobranej krwi pępowinowej (inaczej komórki krwiotwórcze), tak jak te ze szpiku, mogą być przeszczepiane w celu odbudowania układu krwiotwórczego i odpornościowego, i wykazują przy tym większą skuteczność niż komórki pozyskane od dawców dorosłych. Mogą być wykorzystywane zarówno do przeszczepów autologicznych (wtedy dawca jest biorcą pobranych komórek) jak i allogenicznych (biorca dostaje komórki od innej osoby, np. przeszczepy rodzinne).
Dzięki przewadze komórek z krwi pępowinowej nad komórkami ze szpiku coraz częściej są one wykorzystywane w leczeniu a nawet w sytuacjach ratujących życie. Dodatkowo, dzięki przechowywaniu krwi pępowinowej, skraca się czas rozpoczęcia ewentualnego leczenia. Nie trzeba szukać dawcy tak, jak w przypadku szpiku kostnego, ponieważ w razie choroby wykorzystuje się pobrane podczas porodu komórki macierzyste.
Jak wygląda pobranie krwi pępowinowej?
Pobranie krwi pępowinowej to prosty i nieinwazyjny zabieg. Wykonuje się je po tzw. odpępnieniu dziecka z pozostającego fragmentu sznura pępowinowego przy łożysku. Cała procedura jest całkowicie bezpieczna dla dziecka jak i mamy.
Zazwyczaj pobranie wykonuje przeszkolona położna, korzystając ze specjalnego zestawu pobraniowego dostarczonego do szpitala przez rodziców, bezpośrednio przed porodem. Po pobraniu zabezpieczona krew pępowinowa jest odbierana ze szpitala i transportowana do laboratorium banku komórek macierzystych przez specjalistyczną firmę kurierską.
Przechowywanie krwi pępowinowej
Komórki macierzyste z krwi pępowinowej i sznura pępowinowego przechowywane są w oparach ciekłego azotu, w temperaturze poniżej -176 stopni Celsjusza. W takich warunkach komórki macierzyste można przechowywać praktycznie bezterminowo, bez obaw o utratę ich cennych właściwości.
Sznur pępowinowy i łożysko
Oprócz krwiotwórczych komórek macierzystych z krwi pępowinowej podczas porodu, możliwe jest także pozyskanie tkankowych komórek macierzystych. Są one zawarte w sznurze pępowinowym oraz łożysku. Te komórki to tzw. mezenchymalne komórki macierzyste i ich cechą charakterystyczną jest to, że mogą przekształcać się m.in.: w tkankę chrzęstną, kostną lub tkankę nerwową. Dzięki swoim wartościowościom, mają zastosowanie w medycynie regeneracyjnej.
Sznur pępowinowy i łożysko można w bardzo łatwy sposób pozyskać po porodzie. Lekarz lub położna odcina fragment sznura pępowinowego (o długości 10-15 cm) pępowiny i umieszcza w specjalnym pojemniku. W drugim pojemniku, umieszczane jest całe łożysko.
W laboratorium tkanki pępowiny i łożyska są badane oraz preparowane, a następnie zamrażane.
Zabezpieczenie obydwu materiałów znacząco rozszerza zakres terapii, z których rodzina będzie mogła skorzystać w przyszłości, jeśli zajdzie taka potrzeba.
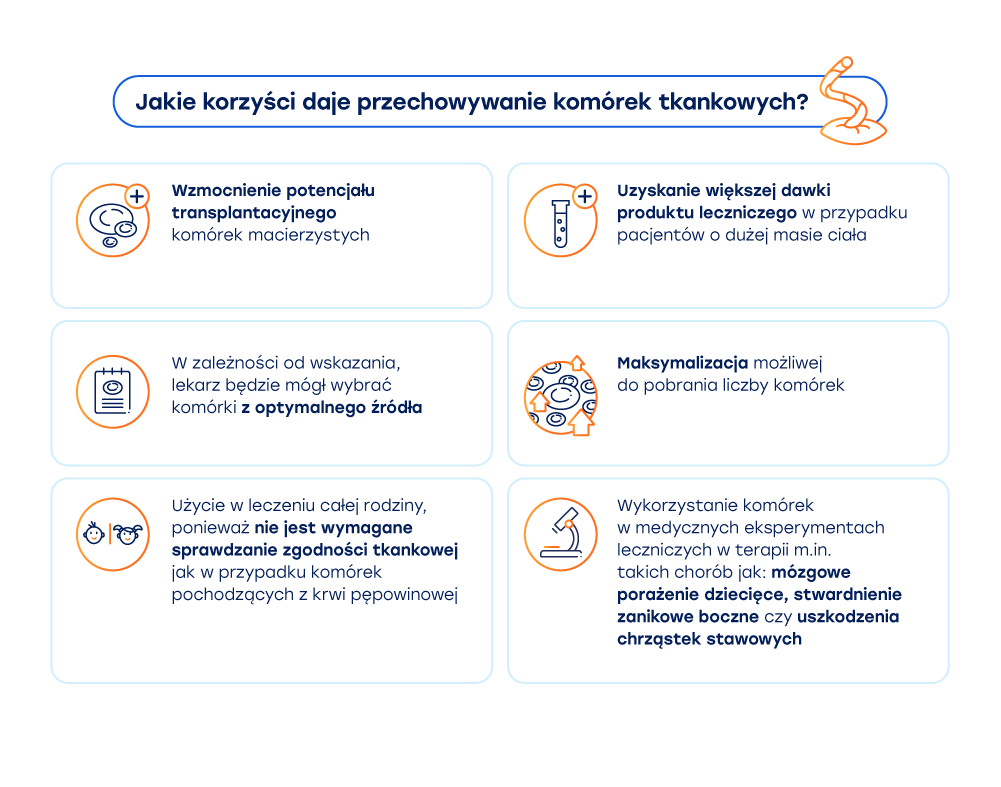
What are the advantages of storing umbilical cord?
- MSC'S are used in medical therapeutic experiments for the treatment of such conditions as cerebral palsy, amyotrophic lateral sclerosis or articular cartilage damage
- MSC's may be transplanted together with umbilical cord blood cells where there is a relatively small number of hematopoietic stem cells from umbilical cord blood
- MSC's may be used for the treatment of the entire family (tissue compatibility requirements are not as restrictive as in the case of blood).

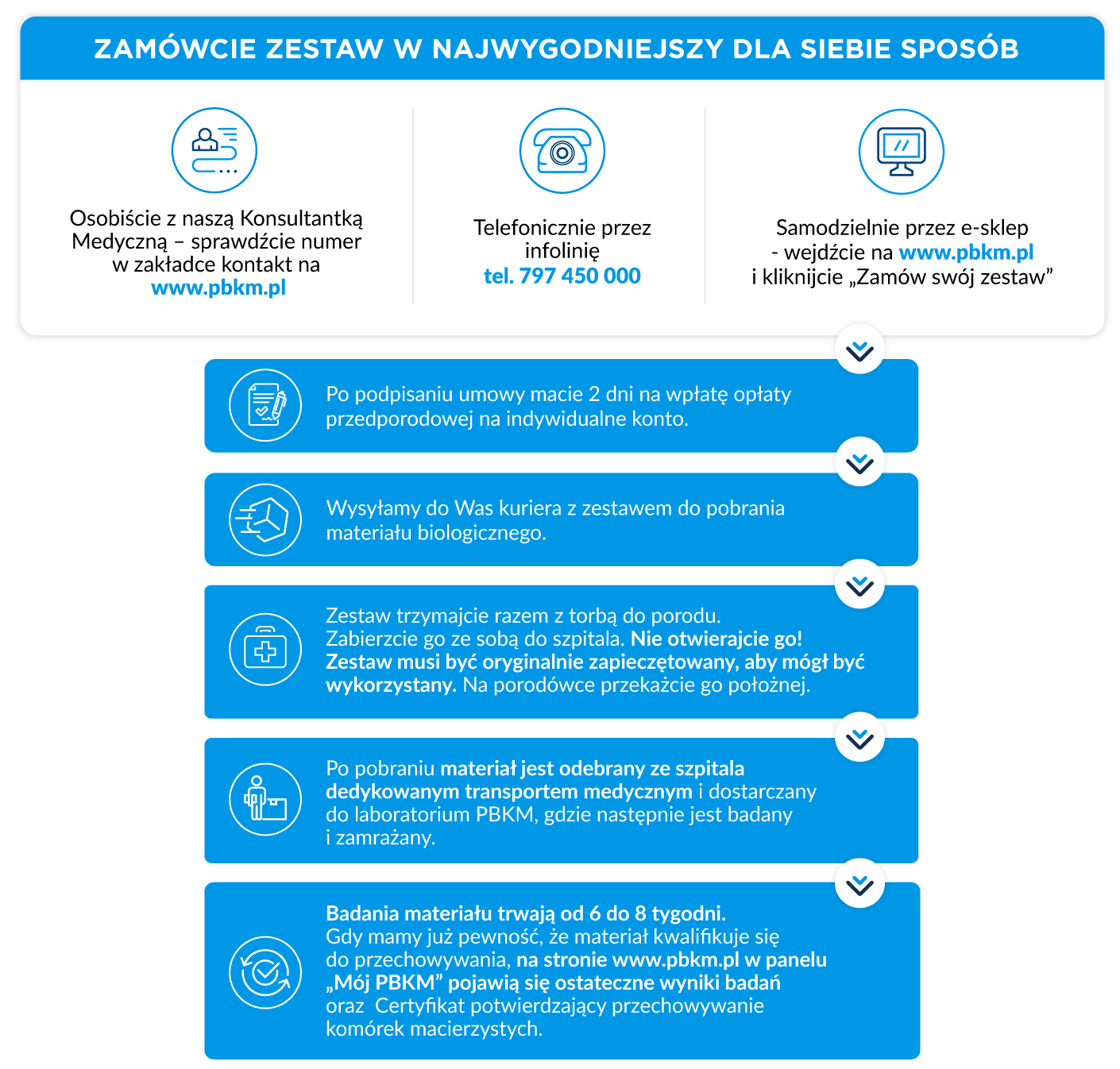
Jak zabezpieczyć materiał biologiczny w PBKM?
Jeżeli chcesz bankować komórki macierzyste, musisz zgłosić się do rodzinnego banku komórek macierzystych w celu podpisania umowy i odebrania zestawu do pobrania krwi pępowinowej, który należy zabrać ze sobą na porodówkę. Podczas porodu zestaw należy przekazać położnej lub lekarzowi, którzy pobiorą krew pępowinową. Bez względu na to czy poród odbywa się drogami natury czy przez cięcie cesarskie, możliwe jest pobranie krwi pępowinowej nawet przy tzw. późnym odpępnieniu.
Pobranie krwi pępowinowej jest bezpieczne i bezbolesne zarówno dla mamy, jak i dla dziecka. Po pobraniu krwi przez położną materiał jest odpowiednio zabezpieczony i transportowany do laboratorium, gdzie zostaje poddany badaniom m.in.w kierunku obecności wirusów, bakterii i grzybów. Komórki macierzyste po zbadaniu przechowywane są w oparach ciekłego azotu w temperaturze poniżej -176 stopni, dzięki czemu nie tracą swoich wyjątkowych właściwości i mogą zostać użyte w każdej chwili w przyszłości.
W Polsce przeszczepień komórek macierzystych możliwe jest w kilku ośrodkach m.in. w Gdańsku, Bydgoszczy, Warszawie, Wrocławiu czy Krakowie. Co więcej, standardowe przeszczepienia są w Polsce refundowane przez Narodowy Fundusz Zdrowia.
Wykorzystywanie komórek macierzystych – za i przeciw
Bankowanie krwi pępowinowej staje się z roku na rok coraz popularniejsze. Trudno się temu dziwić – coraz więcej przyszłych rodziców docenia rolę, jaką odgrywa krew pępowinowa oraz pochodzące z niej komórki macierzyste we współczesnej medycynie.
Dlaczego warto bankować komórki macierzyste?
- ostre białaczki,
- zespół mielodysplastyczny,
- choroby fagocytów,
- dziedziczne zaburzenia krwinek płytkowych,
- histiocytozy,
- dziedziczne zaburzenia układu odpornościowego,
- choroby związane z zaburzeniami lub brakiem funkcji enzymów.
Czy są jakieś argumenty przeciw bankowaniu krwi pępowinowej?
Oczywiście, że tak! Można spotkać się ze stwierdzeniem, że objętość krwi pępowinowej pobierana przy narodzinach i ilość znajdujących się w niej komórek wystarczają do leczenia osoby ważącej od 40 do 50 kilogramów, co może stanowić ograniczenie w leczeniu.. Doświadczenia PBKM pokazują jednak, że ilość komórek macierzystych znajdujących się w krwi pępowinowej jest kwestią indywidualną, na którą nie ma nikt wpływu i ich liczba do momentu pobrania jest nieznana. W PBKM przechowujemy porcje również o liczbie komórek wystarczających dla pacjentów powyżej 100 kg masy ciała . Należy pamiętać również o tym, że 17 kwietnia 2023 r. Amerykańska Agencja ds. Żywności i Leków (FDA) zatwierdziła produkt do namnażania komórek macierzystych z krwi pępowinowej na terenie USA. W Europie, EMA (tj. European Medicines Agency - Europejska Agencja Leków) również rozpatruje wniosek i oczekujemy, że niedługo ta technologia będzie dostępna też dla pacjentów w Europie. W związku z tym, ilość przechowywanych komórek nie będzie miała znaczenia, a fakt czy w ogóle one są przechowywane.
Może również okazać się na pewnym etapie choroby, że przeszczepienie własnych komórek z krwi pępowinowej nie będzie możliwe, a zamiast tego konieczne stanie się użycie komórek od innego dawcy. Należy również pamiętać mimo rosnącej liczby wskazań, komórki macierzyste nie mają zastosowania we wszystkich chorobach, pobranie i bankowanie krwi pępowinowej nie jest refundowane przez NFZ, więc rodzice sami muszą ponieść koszty. Jak również istnieją przeciwwskazania zdrowotne do pobrania krwi pępowinowej.
FAQ:
Oczywiście! Pobrania dokonuje położna, która ukończyła specjalne szkolenie, dzięki czemu nie musisz się niczego obawiać.
Krew pępowinową przechowuje się bezterminowo. W tym celu wystarczy jedynie zapewnić jej odpowiednie warunki przechowywania, które zapewniamy w PBKM.
To tkanka również pobierana podczas porodu, w której znajduje się inny rodzaj komórek macierzystych, tzw. komórki mezenchymalne, które wykorzystuje się do leczenia m.in. stwardnienia zanikowego bocznego, mózgowego porażenia dziecięcego, spektrum autyzmu.